Thromboseprophylaxe
1. Definition
Eine Thrombose ist der teilweise oder vollständige Verschluss eines Blutgefäßes durch ein Blutgerinnsel (Thrombus). Sie tritt am häufigsten in den tiefen Bein- und Beckenvenen auf.
2. Ursachen (Virchow-Trias)
Die Thromboseentstehung beruht auf drei Hauptfaktoren:
- Veränderung der Gefäßwand – z. B. durch Verletzungen, Entzündungen, Operationen
- Verlangsamung des Blutflusses (Stase) – z. B. bei Immobilität, Bettlägerigkeit, Gips, postoperativ
- Veränderte Blutzusammensetzung (Hyperkoagulabilität) – z. B. durch Dehydratation, Tumorerkrankungen, Schwangerschaft, hormonelle Kontrazeptiva
3. Ziel der Prophylaxe
Vermeidung der Thrombusbildung durch Förderung der Venenzirkulation und Hemmung der Blutgerinnung.
4. Maßnahmen der Thromboseprophylaxe
a) Allgemeine Maßnahmen
- Frühe Mobilisation (aktiv oder passiv)
- Flüssigkeitszufuhr sichern (sofern keine Kontraindikation besteht)
- Bequeme, nicht einschnürende Kleidung
b) Physikalische Maßnahmen
- Anregung der Muskel-Venen-Pumpe durch:
- Bewegungsübungen (z. B. Fußkreisen, Zehenbeugen, Fußwippen)
- Lagerung mit leicht erhöhtem Fußende (ca. 20°)
- Kompressionsstrümpfe oder -verbände (ATS, MTS)
- Anwendung nach ärztlicher Anordnung
- Regelmäßige Hautkontrolle (Druckstellen, Durchblutung, Sensibilität)
c) Medikamentöse Maßnahmen
- Niedermolekulare Heparine (NMH) oder Fondaparinux s.c. (z. B. Enoxaparin, Dalteparin)
- wirken antithrombotisch, indem sie die Bildung von Fibrin hemmen
- Orale Antikoagulanzien (z. B. DOAKs wie Apixaban, Rivaroxaban)
- meist bei längerem Risiko oder nach Entlassung
5. Beobachtung / Pflege
- Kontrolle von:
- Beinumfang, Hautfarbe, Temperatur, Schmerz
- Auftreten von Schwellung, Spannungsgefühl, Druckschmerz
- Dokumentation aller prophylaktischen Maßnahmen
- Patientenschulung zur Eigenbewegung und Flüssigkeitsaufnahme
Insulininjektionen
1. Ziel und Wirkung
Insulin ersetzt oder ergänzt das fehlende körpereigene Hormon, um den Blutzuckerspiegel zu regulieren. Ziel ist eine normnahe Blutzuckereinstellung, um akute und chronische Komplikationen des Diabetes mellitus zu vermeiden.
2. Insulinarten
| Art | Wirkungseintritt | Wirkdauer | Beispiel |
|---|---|---|---|
| Kurzzeitinsulin | 10–30 min | 3–6 h | Insulin lispro, aspart |
| Intermediärinsulin (NPH) | 1–2 h | 8–12 h | Insuman Basal |
| Langzeitinsulin | 1–2 h | 24 h | Insulin glargin, degludec |
| Mischinsulin | kombiniert | je nach Anteil | NovoMix 30 |
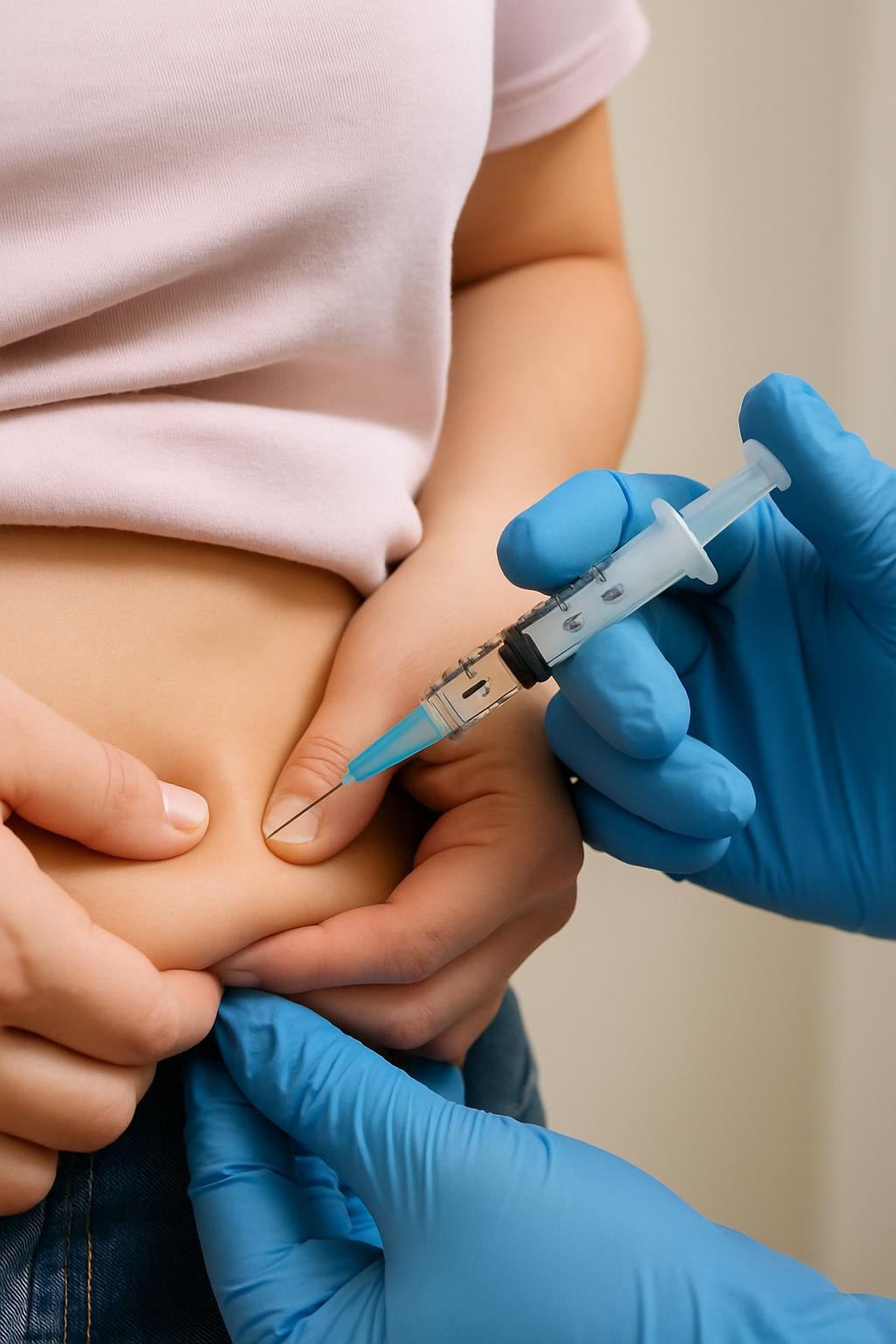
3. Injektionsorte
- Bauch (schnellste Resorption)
- Oberschenkel (langsamere Resorption)
- Gesäß, Oberarm (mittlere Resorption)
➡ Wichtig: Injektionsstellen regelmäßig wechseln, um Lipodystrophien zu vermeiden.
4. Durchführung (subkutane Injektion)
- Hygiene vorbereiten: Hände desinfizieren, Material bereitlegen (Insulinpen, Kanüle, Tupfer, Abwurfbox).
- Insulin kontrollieren: Name, Art, Konzentration, Verfallsdatum.
- Durchmischen (bei NPH- oder Mischinsulinen).
- Dosis einstellen.
- Einstichstelle wählen (saubere, intakte Haut).
- Einstich senkrecht (90°) oder schräg (45°) – abhängig von Hautfalte und Nadellänge.
- Langsam injizieren, 10 Sekunden warten, bevor die Nadel herausgezogen wird.
- Nadel sicher entsorgen.
5. Nachsorge
- Keine Massage der Einstichstelle
- Dokumentation: Dosis, Uhrzeit, Ort, Reaktion
- Beobachtung: Hypoglykämiezeichen (Zittern, Schweiß, Schwäche, Verwirrtheit)
6. Besonderheiten der Patientenedukation
- Schulung zur selbständigen Blutzuckermessung und Injektion
- Erklärung der Insulinwirkung, Ernährungs- und Bewegungseinflüsse
- Umgang mit Hypo- und Hyperglykämie
- Lagerung des Insulins: ungeöffnete Pens im Kühlschrank (2–8 °C), angebrochene bei Raumtemperatur (max. 4 Wochen)
Verbindung beider Themen in der Pflegepraxis
Patient:innen mit Diabetes mellitus sind besonders thrombosegefährdet (z. B. durch Gefäßveränderungen, Immobilität, Übergewicht).
→ Pfleger:innen müssen daher beide Prophylaxen sicher beherrschen, Risiken erkennen und prophylaktisch handeln.
Schreibe einen Kommentar